Hai mai sentito parlare di linfedema? Si tratta di una malattia poco conosciuta, ma purtroppo molto diffusa. Colpisce in particolare le donne ed è una patologia cronica, che può evolversi in modo tale da diventare invalidante per le persone che ne soffrono. La fisioterapia può essere utile nel suo trattamento?
Abbiamo voluto approfondire la questione con la Dottoressa Beatrice Possenti, osteopata, di MioDottore, che ha aderito al progetto di video consulenza online attivato dalla piattaforma. Ecco cosa devi sapere.
Cos’è il linfedema e quali sono i fattori di rischio?
Il linfedema è una patologia molto diffusa. Si conta che ne soffre 1 persona su 20, colpisce in particolare le donne fra i 30 e i 40 anni ed è di tipo cronico a carattere evolutivo, disabilitante e ingravescente. Se non trattato in maniera idonea, porta a un aumento permanente delle dimensioni della parte interessata, diminuendo significativamente la qualità di vita del paziente e provocando fastidi, dolori e riduzione della mobilità articolare.
Esso consiste nell’edema di un arto superiore o inferiore, dovuto a un rallentamento della circolazione linfatica (tipo primario) o a un’ostruzione o rottura (tipo secondario) dei vasi linfatici.
Il sistema linfatico è un sistema di drenaggio molto sofisticato, drena i liquidi e il materiale di scarto dalla periferia agli organi preposti alla depurazione, come fegato, reni, polmoni e linfonodi.
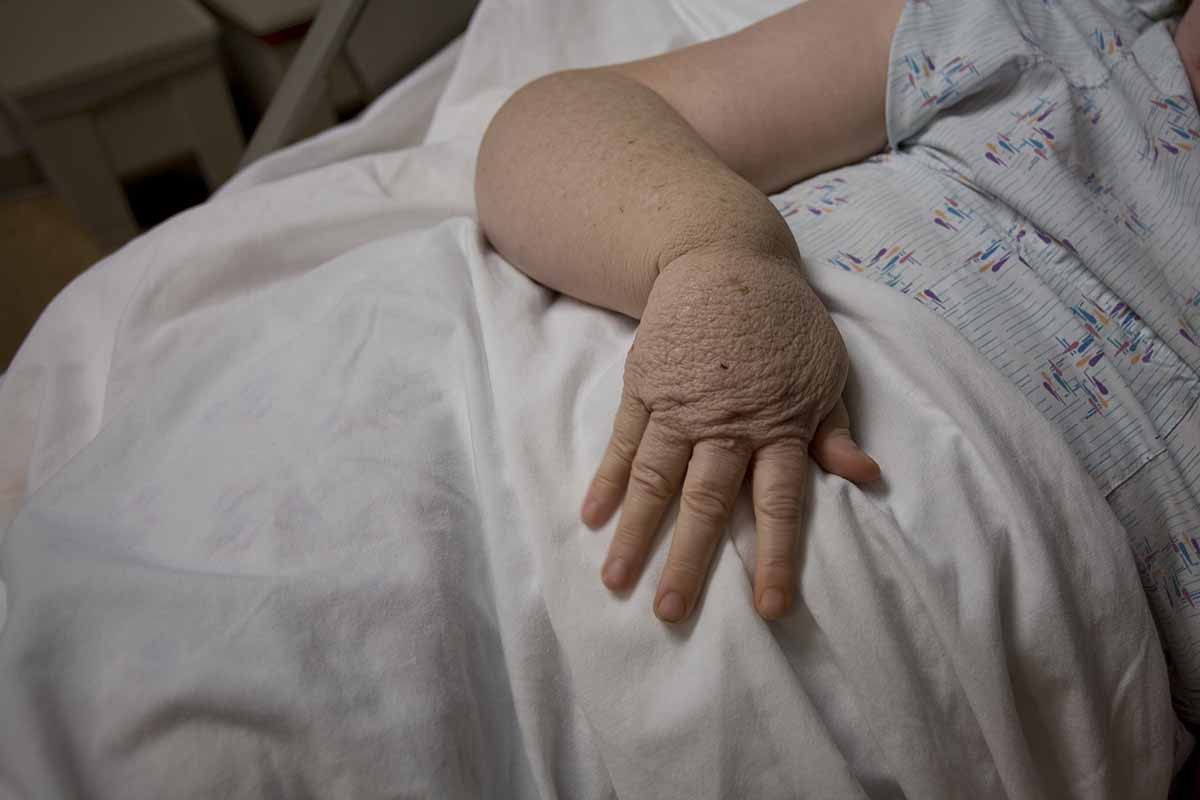
Linfedema primario
Il linfedema primario è raro, è di origine ereditaria ed è dovuto a una malformazione del sistema linfatico.
Esso si suddivide in:
- Congenito, che compare prima dei 2 anni;
- Precoce, che compare tra 2 e 35 anni (tipico delle donne alla comparsa del menarca o all’inizio di una gravidanza);
- Tardivo, che compare dopo i 35 anni;
- Malattia di Meige, che è un tipo di linfedema precoce, familiare e caratterizzato da edema negli arti e nel volto.
Linfedema secondario
Il linfedema secondario è molto più frequente e le cause della sua comparsa sono:
- insufficienza venosa cronica;
- filariosi linfatica (di origine parassitaria, tipica dei paesi tropicali o sub-tropicali);
- problematiche sistemiche cardiache o epatiche;
- traumi;
- ostruzione di un linfonodo da masse tumorali;
- interventi chirurgici (ad esempio la dissezione linfonodale per il trattamento del tumore al seno);
- radioterapia.
Quali sono i sintomi del linfedema?
La diagnosi di linfedema si basa inizialmente sull’esame obiettivo e sull’anamnesi del paziente. Il linfedema primario è abbastanza riconoscibile perché l’edema dei tessuti molli è presente in tutto il corpo. Per l’edema secondario invece, quando la causa non è nota, è utile fare una TAC o RM. La linfoscintigrafia, studiando nello specifico il sistema linfatico, ne valuta la compromissione ed è essenziale per la decisione di intervenire chirurgicamente.
La sintomatologia solitamente prevede pesantezza all’arto e dolenzia. L’edema dei tessuti molli, che è il sintomo principale, può essere classificato in 3 stadi:
- l’edema è improntabile ed è positivo il “segno della fovea”: facendo pressione con il pollice in una zona edematosa di un arto, resta un segno infossato transitorio più o meno evidente;
- l’edema non è improntabile e i tessuti molli infiammati iniziano a essere fibrosi;
- l’edema è duro e irreversibile.
L’edema è solitamente monolaterale, può peggiorare con l’aumento delle temperature, con il ciclo mestruale e se l’arto è mantenuto in posizione declive. Nel caso di tumefazione periarticolare possono essere anche ridotti i movimenti. Inoltre, possono associarsi alterazioni cutanee, cellulite, linfangiti (da infezione batterica) e (raramente) linfangiosarcoma.
Quali sono le cure per il linfedema?
Quando il linfedema è conclamato è difficile che si arrivi alla guarigione completa, ma con il trattamento si può rallentare la progressione e prevenirne le complicanze. I risultati migliori si hanno comunque quando si associa la terapia fisica, il drenaggio manuale, l’esercizio fisico, il trattamento farmacologico e, in ultima istanza, la chirurgia.
Quando la fisioterapia può essere utile e come?
La fisioterapia è fondamentale nel trattamento del linfedema, in particolare un buon protocollo terapeutico comprende il linfodrenaggio, ossia l’applicazione del bendaggio elastocompressivo, e l’impostazione di un programma di esercizio fisico personalizzato.
Il linfodrenaggio è una tecnica di massaggio con manualità specifiche a livello cutaneo, che ha lo scopo di favorire e accelerare il transito della linfa fino ai linfonodi. Ha effetto drenante, ma anche rilassante e antalgico. Per migliorare il trattamento, a seguito del linfodrenaggio è indicata l’applicazione del bendaggio elastocompressivo. Il suo scopo è quello di creare una barriera rigida alla contrazione muscolare, facendo sì che i liquidi, ritrovandosi nel mezzo, vengano spinti verso ‘alto.
Si applicano quattro strati di bende, per ottenere una compressione dell’arto che permetta di agevolare la circolazione dei liquidi, riducendo di conseguenza l’edema. Il bendaggio non deve essere doloroso.
I possibili effetti collaterali del drenaggio possono essere: dolore, allergie cutanee, ischemizzazione, decubiti, infezioni e arteriopatie. Anche l’esercizio fisico svolge un ruolo fondamentale nel trattamento dell’edema. Bisogna scegliere esercizi non troppo intensi e associarli a respirazione e allungamenti, meglio scegliere sport come yoga, ginnastica in acqua o atletica leggera ed evitare gli sport ad alto impatto o con contatto fisico. È necessario indossare il tutore elastocompressivo durante lo sport.