Per tiroidite di Hashimoto si intende una malattia autoimmune che colpisce la tiroide ed i cui sintomi, alle volte, possono permanere nonostante l’assunzione di farmaci. Tuttavia, l’aspettativa di vita – perché no, non si guarisce – può migliorare ricorrendo ad una dieta attenta e ad uno stile di vita sano.
Ecco quali sono le cause, quali i sintomi e le cure di tale malattia ed in cosa si differenzia dall’ipotiroidismo.
Cos’è la tiroidite di Hashimoto
Nota anche come tiroidite linfocitica cronica o tiroidite autoimmune cronica, come anticipato colpisce la tiroide, ovvero la ghiandola posta in corrispondenza del pomo di Adamo che è responsabile di regolare numerose ed importanti funzioni del nostro organismo.
In sostanza, accade che il sistema immunitario attacca i tessuti sani provocando la morte delle cellule che producono gli ormoni della tiroide. Nello specifico, il sistema immunitario produce anticorpi che attaccano la tiroide provocando un accumulo di globuli bianchi all’interno della ghiandola, la quale viene danneggiata non riuscendo, così, a produrre abbastanza ormoni tiroidei.
I principali ormoni secreti dalla tiroide sono la tiroxina (T4) e la triiodotironina (T3): questi svolgono un importante ruolo nell’utilizzo dell’energia da parte del corpo per il buon funzionamento di cuore, polmoni, scheletro, sistema nervoso centrale e digestivo, oltre che metabolismo e crescita.
La tiroide di Hashimoto è spesso associata all’ipotiroidismo.
Che differenza c’è tra ipotiroidismo e tiroide di Hashimoto?
La sostanziale differenza tra le due patologie è che la tiroidite di Hashimoto è una delle cause dell’ipotiroidismo. Difatti, nonostante esordisca con un iper funzionamento della tiroide, si evolve, poi, in ipotiroidismo.
Inoltre, un segno tipico della malattia è la presenza di anticorpi TPO – la cui formazione sta a testimonianza del fatto che il sistema immunitario ha attaccato il tessuto tiroideo – in circolo nel soggetto. Tali anticorpi non sono presenti nei soggetti nei quali l’ipotiroidismo è causato da altri fattori.

Cause
Le cause della malattia sono incerte: non è chiaro il motivo per il quale il sistema immunitario attacchi la tiroide. Tuttavia, i ricercatori sono concordi nel ritenere una storia familiare di malattie della tiroide possa incidere. Oltre a questa, ad accomunare diversi casi sono i geni ed alcuni virus.
In genere, quindi, si pensa che la malattia sia dovuta a:
- Fattori genetici
- Fattori ambientali (quali infezioni, stress o esposizione alle radiazioni)
- Interazioni tra entrambi i fattori precedenti
Nel il 50% dei soggetti con tiroidite di Hashimoto la tiroide è inizialmente ipoattiva. Nella maggior parte del restante 50%, la ghiandola inizialmente funziona in maniera corretta, successivamente diventa ipoattiva.
Fattori di rischio
Tra i fattori di rischio si registrano, invece:
- Sesso. È più frequente in quello femminile
- Età. Nonostante possa colpire chiunque ed a qualunque età, è più comune tra i 40-60 anni
- Presenza di altre malattie autoimmuni. Chi già soffre di un’altra malattia autoimmune ha maggiori probabilità di svilupparla.
- Gravidanza. A causa dei cambiamenti della funzione immunitaria che avvengono durante la dolce attesa.
- Esposizione alle radiazioni
- Eccessiva assunzione di iodio
- Genetica e storia familiare
È quindi più comune fra le donne, soprattutto quelle più anziane, e può manifestarsi in più componenti di una stessa famiglia. Inoltre, è più frequente nei soggetti con anomalie cromosomiche.
Diagnosi
- Test dell’ormone stimolante la tiroide (TSH): se si evidenzia un livello elevato di TSH, sicuramente significa che la ghiandola tiroidea non sta producendo abbastanza ormone T4.
- Il test T4: un basso livello di T4 suggerisce che il soggetto è affetto da ipotiroidismo.
- Test degli anticorpi tiroidei: la presenza di anticorpi indica un rischio più elevato di sviluppare l’ipotiroidismo di Hashimoto.
Si può, in aggiunta, effettuare un’ecografia della ghiandola tiroidea al fine di verificare le dimensioni e l’aspetto della tiroide (e anche per identificare la presenza di eventuali noduli alla tiroide).

Tiroidite di Hashimoto: sintomi
Nonostante all’inizio della malattia si possano anche non avere sintomi, con il suo progredire si possono accusare i classici segnali comuni dell’ipotiroidismo. E quindi:
- fatica
- aumento di peso
- pancia gonfia
- dolori articolari e muscolari
- stipsi
- pelle secca o capelli secchi
- mestruazioni abbondanti o irregolari
- problemi di fertilità
- battito cardiaco rallentato
- problema agli occhi (edema)
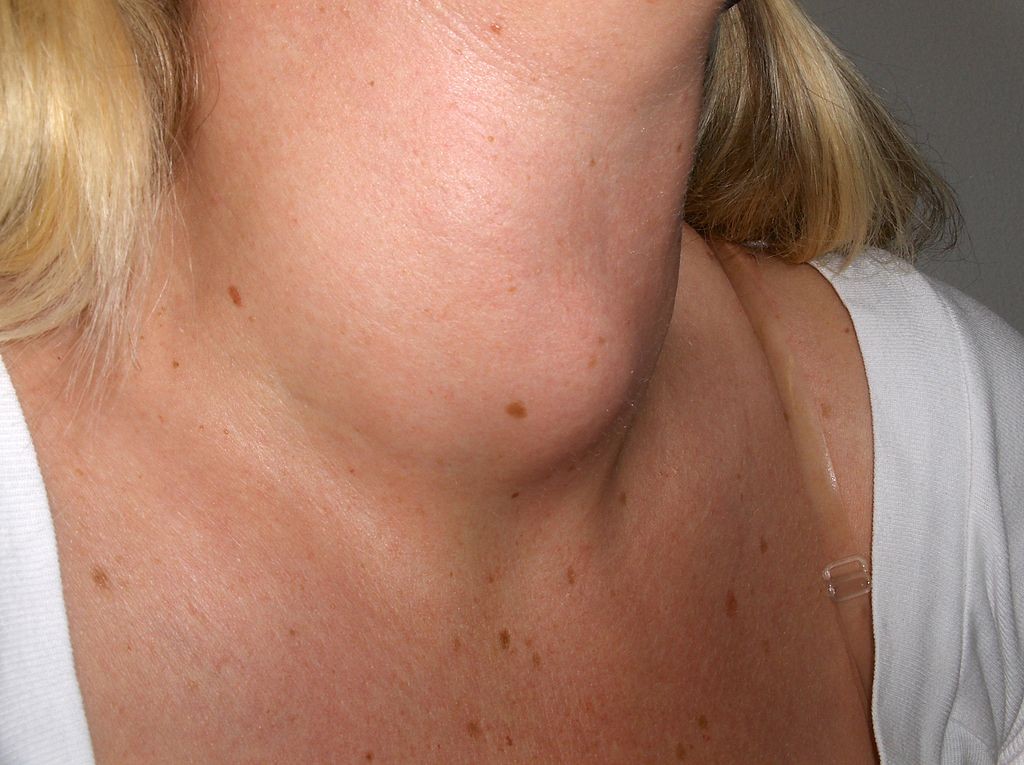
Inoltre, la tiroide può apparire ingrossata e causare un rigonfiamento della parte anteriore del collo (il cosiddetto gozzo tiroideo).
Complicazioni
Quali sono le conseguenze della tiroidite di Hashimoto? Le possibili complicazioni sono legate alla trascuratezza nel trattamento dell’ipotiroidismo. Questo, non opportunamente curato, può dare il via a malattie cardiache, insufficienza cardiaca, colesterolo alto, pressione alta.
Cura
Non esiste una cura per la tiroidite di Hashimoto: la migliore terapia consiste nel normalizzare i livelli di ormone tiroideo con i farmaci. Accompagnare tale terapia ad una dieta equilibrata e ad uno stile di vita sano è la via migliore per condurre una vita il più “normale” possibile. La sola dieta, infatti, non è sufficiente a curare la sindrome. La sostituzione degli ormoni con i farmaci può regolare i livelli dei primi e portare ad un ripristino del metabolismo.
La cura dipende dal fatto che la malattia di Hashimoto abbia o meno causato l’ipotiroidismo. Se non presente, allora il medico può valutare di controllare semplicemente i sintomi e i livelli di ormone tiroideo. Nella maggior parte dei casi, l’ipotiroidismo viene trattato con il farmaco levotiroxina, identico all’ormone tiroideo naturale tiroxina (T4).
Dopo 6-8 settimane di assunzione, il medico chiederà di effettuare un esame del sangue per verificare che la dose sia o meno sufficiente e adattarla in base alle esigenze. Trovata la giusta dose, il medico probabilmente ripeterà l’analisi del sangue dopo 6 mesi e poi una volta all’anno.

Tiroidite di Hashimoto e dieta
Importante è il rapporto tra tiroide di Hashimoto e dieta: sappiamo infatti che la ghiandola utilizza lo iodio per produrre gli ormoni tiroidei. Tuttavia, in caso di tale malattia, lo iodio potrebbe causare effetti collaterali dannosi al soggetto.
Nello specifico, determinati cambiamenti nella dieta e nello stile di vita possono ridurre significativamente i livelli di anticorpi portando ad un miglioramento della funzione tiroidea e alla riduzione dei sintomi causati dalla malattia di Hashimoto. In questi casi, un buon aiuto viene quindi da un’alimentazione attenta e controllata al fine di evitare rischi o complicazioni per la salute.
Cosa non si deve mangiare con la tiroidite di Hashimoto? È bene evitare gli alimenti ricchi del minerale come ad esempio alghe, medicinali ricchi di iodio o integratori di iodio. Alcuni studi suggeriscono che le diete senza glutine possano giovare alle persone che ne sono affette.
Merita un cenno anche la dieta del protocollo autoimmune (AIP), uno stile di alimentazione pensato per chi soffre di malattie autoimmuni. Questa elimina cereali, latticini, zuccheri aggiunti, caffè, legumi, uova, alcol e diversi altri alimenti potenzialmente pericolosi. Il discorso cambia in caso di gravidanza, in quanto il bambino assume lo iodio dalla madre: in questi casi è bene parlare con il medico.
Aspettativa di vita
L’ipotiroidismo derivante dalla malattia può essere tenuto sotto controllo grazie all’assunzione di ormone tiroideo secondo le istruzioni del medico e alla sottoposizione a regolari esami del sangue e controlli periodici.
Come si guarisce dalla tiroidite di Hashimoto? Dalla malattia di Hashimoto, purtroppo, non si guarisce. Ad oggi non esiste una cura definitiva per le tiroiditi autoimmuni (e quella di Hashimoto rientra tra queste). L’unica possibilità è quella di curare la tiroide tramite la somministrazione dell’ormone tiroideo sintetico in compresse nella dose adatta alle specifiche esigenze del singolo paziente. Dormire a sufficienza, ridurre lo stress e prendersi cura di sé può aumentare l’aspettativa di vita.
Tiroidite di Hashimoto e invalidità
A chi soffre di determinati disturbi della tiroide – carcinomi tiroidei, gozzo, ipotiroidismo e ipertiroidismo – l’Inps riconosce il bonus tiroide, un assegno di invalidità civile.
Ma cosa succede se il soggetto è affetto dalla tiroidite di Hashimoto? In questo caso si può comunque richiedere l’invalidità in quanto si tratta di una malattia che rende difficili alcune funzioni tipiche della vita quotidiana. È bene sapere, tuttavia, che la sola tiroidite di Hashimoto trattata con farmaci non è sufficiente per l’inserimento nelle categorie protette, come da Legge 68, in quanto non consente di raggiungere il 45% di invalidità civile richiesto.